① Welch Allyn社製 FDT視野計 (frequency doubling technology) スクリーナーは、ハンフリー視野計よりも感度が高く、早期の視野異常を短 時間で検出できます。



初めての受診でも緊張なさる必要はございません。お気軽にご相談ください。
緑内障は、20人に一人がかかっていると言われる大変頻度の高い病気です。小中学校の同窓会をすればクラスに1人か2人は緑内障の友人がいることになります。これほど多い病気であり、しかも重症例では失明することがあるにもかかわらず、痛みも充血も視力障害もなく、失明寸前まで何の不自由も感じないため、どのような病気なのかほとんど知られていません。
一般的には40歳過ぎてから発見される頻度が増えてくるものなのですが、当クリニックでは年齢という先入観にとらわれずに精査しているため、若い人でも早期に診断がつき、治療が始まり、失明を免れる患者さんが多くいらっしゃる事は、私達の誇りです。
特殊な例ではありますが、御両親とも緑内障の家系で2人のお子さんを調べたところ、9歳の女児が緑内障に罹患していることが分かりました。ご家族の皆さんと何度も話し合いを重ね、既に治療を開始しました。また、当クリニックの現役・卒業生のスタッフ(18〜57歳)のうち3人にも緑内障が見つかっています。緑内障とはそれほど多い疾患なのです。
この度クリニック移転から丸6年が経ったことをきっかけに、日本で失明原因の第1位とされる緑内障の新患の数をデータ化しました。当院は2006年に開業し、当初から緑内障治療には力を入れてきましたが、年々緑内障の患者さんの数が増えてゆくため、開業10年目の2016年から、当院を初めて受診する新患の中に、緑内障の人がどれくらいいるのかデータを取り始めました。当院での緑内障早期診断と、患者さんへの病気の丁寧な説明、明確な治療方針の提示などがクチコミで広まり、緑内障を心配して来院する人が急速に増え始めました。初めのうちは視野検査の機会が1台しかなかったため対応できる患者さんの数が限られ、確定診断できる数にも限りがありましたが、原罪では4種類の視野計を用いて対応しているため、確定診断できる患者さんの数が劇的に増えました。その結果が下記のグラフの通りです。
この数字は複数の検査機器を用いて緑内障であることが確定診断された人数で、疑いのまま確定診断されていない人は含んでおりません。
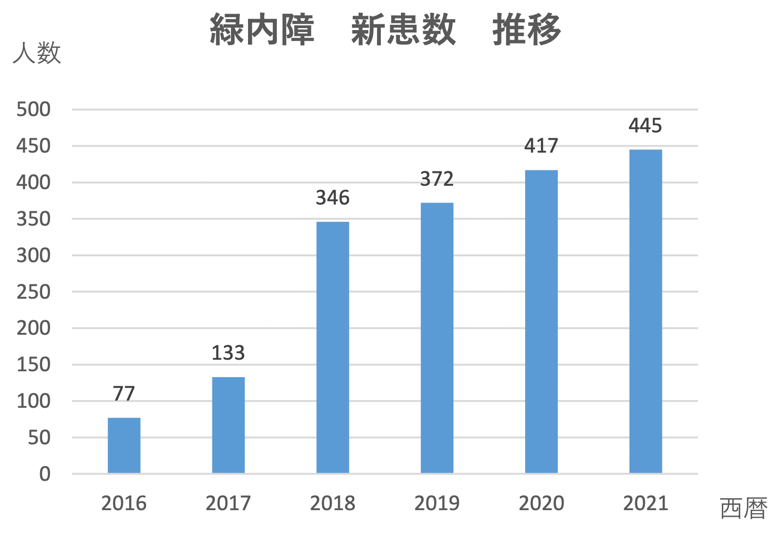
| 西暦 | 緑内障 新患数 |
|---|---|
| 2016 | 77 |
| 2017 | 133 |
| 2018 | 346 |
| 2019 | 372 |
| 2020 | 417 |
| 2021 | 445 |
緑内障は重症な人は失明に至る恐ろしい病気ですが、末期になるまで自覚症状がありません。
したがって、多くの場合偶然発見されるのです。
網膜・視神経が障害され視野欠損が徐々に進行していきますが、実際には以下の理由で視野の異常に気づけるチャンスはほとんどありません。
緑内障は日本では失明の原因の1位となっていて、早期発見と早めのケアが大切です。しかしかなり進行して失明寸前になるまで自覚症状がないのが緑内障の特徴です。緑内障は急性のものは別として、一般的には視野がゆっくりと狭くなっていくので気づきにくく、緑内障の人のうち眼科を受診していない人は9割とも言われています。
実際、日本で緑内障の患者さんは、500万人と言われていますが、実はこの9割以上には自覚症状がありません。大半の緑内障は自覚症状が無いため、受診が遅れたり、発見が遅れたりする怖い病気です。当クリニックに通院する2000人を超える患者さんの中で、自覚症状で受診した人は僅かに9名です。
| 第1位 | 全く別の症状で受診し、丁寧な診察をした結果病気が見つかった。 |
|---|---|
| 第2位 | コンタクトレンズ処方希望で来院し、眼底検査の結果病気が見つかった。 |
| 第3位 | 人間ドック・健康診断で異常を指摘され、精査で診断された。 |
| 第4位 | 「視力は出るのに、何故か見にくい」(4名) |
| 第5位 | 「左右で明るさが違う気がした」(2名) |
| 第6位 | 「視野の一部がぼやけて見える気がする」(2名) |
| 第7位 | 「右目で会社の書類が読めなくなってきた」(1名) |
2017年4月2日現在の統計

そのほか特殊なタイプとして、急性の緑内障があります。
閉塞隅角緑内障の一部には、急性発作と言って急激に悪化するタイプがあり、中高年の女性に多いとされており、夜間から朝方に発作を起こすことがあります。急に起こる激しい頭痛や嘔吐などが特徴で、症状から最初は脳外科や内科を受診することもあります。結膜(しろ目)が充血して赤くなっていたり、急に視力が落ちたりしたら急性発作の可能性があります。普段眼科に通院されていて、「緑内障になりやすい目です」、「緑内障のけがあります」などと言われていた方が、急に激しい頭痛や嘔吐したら、急性発作の可能性があります。
昔はオペ室で緊急手術を行ったのですが、今は点滴とレーザーですぐに治療することができます。
治療法はあります。緑内障は原因不明の病気です。何故網膜・視神経の細胞が障害を受け減少してゆくのかは分かっていません。通常、原因が分からない病気には治療法がありません。しかし緑内障の場合には、原因に全く関わりなく、眼圧(眼球の圧力)を下げることによって病気の進行を遅らせることができることは昔から分かっていました。従って、眼圧を下げてゆくのが緑内障の唯一の治療法で、通常は点眼薬で眼圧を下げていきます。
眼圧降下剤と呼ばれる点眼薬は数種類あり、重症例や点眼薬に反応の悪い例では数種類の薬剤を併用していきます。それでも眼圧降下が不十分な場合は内服薬を併用してゆきます。さらなる治療が必要な場合は、眼内の水の流れを調節している線維柱帯という部分をレーザーで治療(LTP: Laser Trabeculoplasty)することにより眼圧降下を目指します。それでも眼圧コントロールが困難な症例には、手術(Trabeculectomy)を行う場合があります。
緑内障の進行は非常に緩徐で、年単位で進んでゆきます。しかし発見された時点で既に相当進行している場合も多く、しかも上記のように一度失われた視野は二度と取り戻すことができません。病気が見つかった時点での状態をできる限り長期に保つことが治療の目的となります。そのためには、できる限り早く治療を開始することが大切です。
また、もう一つの大きな問題は、二つの意味の「個人差」です。一つは病気の進行の速さの個人差がとても大きいということと、もう一つは点眼薬に対する反応の個人差も大きいと言うことです。病気の進行がゆっくりで、しかも点眼薬で眼圧が大幅に下がる人は大変幸運ですが、逆に病気の進行が速い人に対して処方した点眼薬がどれも効果が低く、次から次へと点眼薬を変更・追加していってもなお眼圧がなかなか下がらない人がいます。そしてこのような情報は、長年眼圧検査と視野検査を繰り返してようやく得られる情報なので、治療開始は速ければ速いほど安心なのです。
大学病院は、診断が困難であったり、特殊な治療を受けるために受診するところであり、何故受診しなければならないかと言うことについて詳細に記述した紹介状を持って行かなければなりません。確かに緑内障でも大学病院に行ってもらうような特殊なケースはありますが、通常の緑内障であれば大学病院へ行く必要はありません。
むしろ、大学病院が適さないことの方が多くあります。一番の理由は、難治性の患者さんが沢山集まってくる大学病院では、次の診療予約が3ヶ月後、6ヶ月後と言われることが多く、頻回に受診できないために眼圧や視野のデータがなかなか蓄積できないことです。「データの蓄積が全て」と言って過言ではない緑内障にとって、データ量の不足は致命的です。必要な頻度で検査をして貰えて、進行具合や病状について詳しく説明してくれる眼科を見つけることが大切です。
当クリニックでは、緑内障の確定診断がついた患者さんには、以下のような別紙をお渡ししています。上記のように、緑内障だとわかったら点眼治療を始めるわけですが、点眼によってどれだけ眼圧が下がったのかを科学的に評価しながら治療方針を立ててゆく必要があります。そのため、まず患者さんの普段の眼圧を繰り返し測定することから治療の準備が始まります。以下の説明を良くお読みになり、通院の意味と目的を十分理解なさった上で治療の準備を始めて下さい。
精査の結果、緑内障に罹患していることが明確となりました。残念ながら緑内障は完治させることが不可能な疾患ですが、治療により進行を大幅に遅らせて、ほとんどの人は失明することを防ぐことができます。しかし、一人一人重症度や進み方が大きく違うため、症状把握のために定期的に多くの検査が必要なうえ、治療方針をその人その人によって個別にカスタマイズする必要があります。つまり「緑内障治療をデザインする®」のです。この一生続く治療の道を患者様に寄り沿っていっしょに歩いて行くのが私たち眼科医療従事者の勤めと考えています。
治療を 成功に導くためには、患者様と私たちの間に強い信頼関係を築くことが非常に重要ですので、不安点や不明点を放置せず、遠慮なく質問して問題をいっしょに解決して行きましょう!治療の第一歩は御自身の平常時の眼圧の平均値(ベースライン)を知ることです。眼圧は毎日変動し、中にはその変動幅がとても大きい人もいます。治療効果は、点眼薬によって眼圧がベースラインを基準としてどれだけ下降したかによって判定されます。この基準となるベースラインは、緑内障の治療にあたり、これから一生御自身についてまわる大変重要なデータです。したがって、医師に指示された回数をきちんと測定し、平均値と誤差範囲を算出してもらわなければなりません。測定をくりかえしている期間は 治療が始まらないので不安に思う方もいますが、緑内障は「超慢性」に進行する病気ですから数ヶ月間の間に進行することはありません。治療を早く始めることより正確なベースラインを得ることの方が遥かに価値があります。 以下に眼圧測定の要点を記します。
錦糸町眼科かじわら アイ・ケア・クリニック
緑内障の診療の中で、眼圧検査と並んで重要なものが視野検査です。
当院には視野検査の機械だけでも以下の4種類のものがあります。
縦のしま模様を見てボタンを押してもらう検査(FDT)を行ってもらいます。FDTは非常に感度が良く、初期の緑内障を診断するために大変有効な手段です。また検査時間も比較的短く、暗い暗室にこもらなくても可能です。しかし、しま模様のでる正方形の大きさよりも細かい領域を検査したり、精密な視野障害の評価や進行の度合いを見たりするには「ハンフリー視野計」と「imo視野計」による検査の方が適している場合が少なくありません。FDTと組み合わせることにより、より正確な病状評価が出来るだけでなく、検査回数を減らして患者さんの負担を軽減するにも大変有効な方法です。
この2種類の検査機器はFDT同様、どれだけ視野障害が進んでいるかを調べますが、数値として定量的に測定するのに大変有効な検査方法です。ハンフリーは世界で最も広く使われている自動視野計ですが、暗室にこもって行わなければならないという欠点があります。imo視野計は暗室でなくても検査が行えることと、両眼同時に行えるという利点があります。
しかし、ハンフリーもimoも、結果の善し悪しが患者さんの集中度に大きく左右されるので、やるたびに微妙に良かったり悪かったりします。従って、数回の検査を繰り返して初めて評価が出来ますので1回1回の検査結果には拘らず数回の検査結果をまとめて考えていきます。また、検査中に集中できないと居眠りしてしまう患者さんもいて、せっかくの検査が台無しになってしまうこともありますので、検査前には十分体調を整えて、前日には十分睡眠を取って来院して下さい。
また、視野障害の広がり具合によって検査する範囲が異なり、30°という範囲が最も一般的ですが、10°や60°という範囲の検査が必要な患者さんもいます。重症な患者さんほど、視野検査をしなければならない回数も増えてしまいます。
緑内障は「視野が欠ける病気」と言われ、その初期は、中心から離れた視野からかけてくるので患者さんは異常に気づくことができません。病気が進行して視野障害が中心部分に広がってくると異常に気づき始めます。特に末期になってくると、ものを見る中心部がどれくらい障害されているのか、あるいはまだ余裕があるのかの判断は上記①-③の視野計ではすることが困難です。この評価は、現在のままの点眼治療だけで良いのか、内服薬やレーザーが必要なのか、さらに本格的な手術治療が必要なのか、次のステップに進むべきか否かの重要な判断につながります。
MP-3は、まだ日本でも数十台しか導入されていない特殊な視野計で、見たこともない眼科医も多くいるほどです。MP-3は、この大事な視野の中心部(ここが見えなくなったら字が読めなくなる場所)への病気の進行度合いが非常に精度高く調べられる優れた検査機器です。
しかし、非常に暗い光を使って検査を行うので、患者さんにも慣れが必要な場合があります。それを補ってあまりあるほどの重要な結果を出してくれる機器で、これによって患者さんにとっても私たち医師にとっても重大な決断が下せるようになります。
視野計による視野検査は、どれも長時間かかるため、全て予約で行っています(受付で予約を取らないと検査が出来ません)。上記の理由から、年に複数回の検査が必要ですが、検査の間隔は等間隔で行うことが重要で、医師から告げられた時期に検査の予約を入れるようにして下さい。半年先まで予約が埋まってしまうこともありますので、例えば「3ヶ月ごとに視野検査が必要です」と言われた場合は、ご自分で向こう2回分くらいの視野検査の予約を受付・会計時に取るようにしていただくと良いでしょう。
緑内障は非常に進行した人や末期の患者さん以外は自覚症状がないので、ついつい検査をきちんと受けなかったり点眼を疎かにしてしまう方がいらっしゃいます。ご自分の病気としっかり向き合うことの出来る人と、そうでない人では、将来の視機能に大きな差が生じてしまいます。私たちは患者さんに最も良い方法を提示することしかできず、実際に検査と治療を成功させるか否かは患者さん自身にかかっていることを忘れないで下さい。

① Welch Allyn社製 FDT視野計 (frequency doubling technology) スクリーナーは、ハンフリー視野計よりも感度が高く、早期の視野異常を短 時間で検出できます。
② Zeiss社製 ハンフリー視野計の最新鋭 モデルHFA840。視野障害を正確に記録し障害の進行を判断することが出来ます。緑内障の視野検査のスタンダードであり、あらゆる視野障害を診断します。

③ CREWT社製 imo視野計。ハンフリー視野計と違い、両眼同時検査や暗室でなくても検査が可能などの特徴があります。

④ NIDEK社製 無散瞳眼底カメラ付きフルオート・マイクロペリメーター MP-3。日本にまだ30台ほどしか導入されていない最新鋭の視野計です。特に、中心部まで視野障害が及んだ重症の緑内障や黄斑変性症の機能評価に絶大な威力を発揮します。眼底像を直接確認しながら刺激光を投影可能な装置で、局所部位の網膜視感度を測定する装置です。
緑内障にはいくつかの種類があります。
20人に1人もいる緑内障!OCTで早期発見、早期治療を!
緑内障は、視神経が障害され、視野(見える範囲)が狭くなる病気です。しかし、急性でない限り、自覚症状はほとんどなく、40歳以上の20人に1人(5%)が緑内障にかかっていると言われています。
だからこそ重要なのが早期発見。昔は眼圧が高い人を緑内障と呼んでいましたが、日本人の場合、眼圧が上昇しないのに緑内障になる人の方がはるかに多いことがわかっています。つまり、「眼圧が正常」ということは緑内障がないことを意味しないのです。したがって、早期発見には眼底検査と視野検査が不可欠でした。
しかし最近はOCT(光干渉断層計)により、即日診断がつくようになり、当院でもこの機械の導入により、視野に異常が出る前の非常に早期の緑内障が多数見つかるようになりました。欠けた視野は元に戻すことができません。定期検診などお気軽にご相談ください。
みなさん、CTやMRIという画像診断を御存知ですね!?人体を輪切りにしたような断面を撮影して、体外からは見ることのできない病変を画像として視覚化する方法です。薄くて透明な網膜も、光干渉を利用した新技術により、病変が画像で可視化できるようになりました。緑内障では「神経節細胞」という特定の細胞が減少しますが、これを画像で見ることができ、視野検査に異常が出るはるか以前に診断し、治療することが可能となりました。
当クリニックでは、2012年8月よりこのOCTを導入しました。今まで診断できなかった初期の緑内障を診断し、多くの人が既に治療を開始しています。新技術といっても追加の料金は600円(3割負担のかた)または200円(1割負担のかた)です。
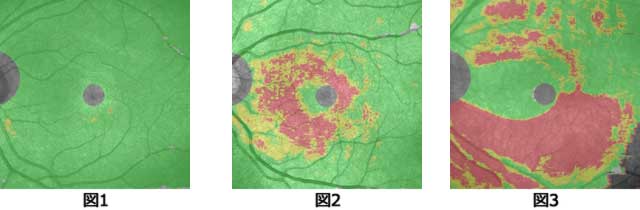
下図は健常者と緑内障患者の眼底をOCTを用いて解析したもので、緑色部分は正常、赤と黄色部分は緑内障により神経節細胞の数が減少している領域を示します。図1は健常者、他は緑内障患者のものですが、緑内障が進行したかに見える図3の患者ですら視野検査では僅かな異常を認めるのみで、OCTが無ければ確定診断はほぼ不可能でした。即ち視野に全く異常のない図2の患者でもOCTを用いることにより、これまで以上に早期診断が可能となりました。
このHPのサイト内検索ができます
(ただしグーグルの広告が上部に表示されます)
